Covid-19: Infektionsrate, Daten der EuroMOMO-Statistik und des European Center for Disease Control
Ich habe in meinem letzten Beitrag davon berichtet, dass die Infektionsrate der neuen Sars-CoV-2 Infektion mit 5% niedriger ist als das, was wir von Infektionsraten der Grippe-Epidemien in Pflegeheimen kennen und dass Impfung gegen Grippe in diesen Pflegeheimen keinen Einfluss auf die Infektionsraten hat. Ich habe mich daher in der Literatur umgesehen und untersucht, was wir über Infektionsraten anderer viraler Infektionskrankheiten wissen. Hier ist eine Auswahl in der Tabelle:
Infektionsraten (attack rate) verschiedener infektiöser Erkrankungen
| Erreger, Krankheit | Infektionsrate | Quelle |
| Ebola | 12,5% | Syst. Review1 |
| Grippe | 28% | Syst. Review2 |
| Masern in Afrika | 0,5% | Surveillance Dokument.3 |
| Röteln, Windpocken, Masern zusammen | 15%-22% | Beobachtung in indischer Schule4 |
| SARS 2003 | 6,2% | Beobachtung Kohorte Singapur5 |
| SARS 2003 | 10,2 | Beobachtung verschiedener Haushalte Kanada |
| Sars-CoV-2 | 12% | Beobachtung Kohorte China6 |
| Sars-CoV-2 | 5% | Komplette Verfolgung einer Kohorte Taiwan7 |
| Sars-CoV-2 | 14% | Diamond Princess Kreuzfahrtschiff 8 |
| Sars-CoV-2 | 2,75% | Antikörpertests Santa Clara County, Ca, USA9 |
Sterblichkeitsdaten der EuroMOMO-Statistik nach Ländern
Die Europäische Mortalitätsstatistik weist für die letzten Wochen eine Übersterblichkeit auf, also einen statistisch sichtbaren Ausreißer, der über das gewohnte saisonale Maß hinausgeht. Die Übersterblichkeit (z > 4) geht vor allem auf die Sterblichkeit der über 65-Jährigen zurück. Es zeigt sich keine Übersterblichkeit bei den Kindern und Jugendlichen bis 14 Jahren. Bei den 15-64-Jährigen zeigt sich eine Übersterblichkeit in Belgien und England, sowie in Spanien vor der Corona-Zeit, also vermutlich aufgrund der Grippe. In Frankreich, Irland und Holland zeigt sich eine deutliche Untersterblichkeit in dieser Altersgruppe.
Die Übersterblichkeit zeigt sich erst in der Gruppe der über 65-Jährigen konsistent. Wenn man sich auf der Webseite des European Center for Disease Prevention and Control (ECDC) die Verläufe für die jeweiligen Länder ansieht, dann entdeckt man etwas Interessantes: Die Infektionskurve, gemessen an der Zahl der Fälle, hat überall etwa den gleichen Verlauf. Sie hat nach ca. 7 bis maximal 9 Wochen ihren Höhepunkt erreicht. Dieser liegt in allen Fällen in der ersten April-Woche und ist seitdem auf dem Rückzug. Dabei muss man immer bedenken: Die Kurven bilden die Meldungen und nicht die aktuellen Ereignisse ab, die höchstwahrscheinlich 2-3 Wochen früher zu verorten sind.
Über- und Normalsterblichkeit in der Gruppe der über 65-Jährigen in Europa lt. Euromomo-Statistik (z-Wert am höchsten Peak oder in Woche 15)
| Land | z-Wert des Peaks | Anzahl der Wochen bis zur Erreichung des Höhepunktes |
| Belgien | 27,75 | 6 |
| Frankreich | 22.00 | 5 |
| Irland | – 7,27 (??) | 7 |
| Holland | 22,88 | 7 |
| Spanien | 34,07 | 5 |
| Schweden | 11,22 | 9 |
| Schweiz | 12.75 | 5 |
| UK | 40 | 7 |
| Italien | 23,55 | 5 |
| Keine Übersterblichkeit | ||
| Österreich | 3,15 | 5 |
| Dänemark | -0,15 | 6 |
| Estland | 0,71 | 5 |
| Finnland | 1,61 | 6 |
| Deutschland (Berlin)** | 0,51 | 5 |
| Deutschland (Hessen) | 1,25 | 5 |
| Griechenland | -0,15 | 6 |
| Ungarn | -0,16 | 6 |
| Luxemburg | 3.05 | 4 |
| Malta | 3,47 | 5 |
| Norwegen | 2,20 | 5 |
| Portugal | 4,95 | 6 |
Man erkennt, dass der Peak der Übersterblichkeit ist in fast allen Ländern, die einen solchen aufweisen, sehr spitz und steil ausfällt. Damit stellt sich die Frage, die allerdings wohl erst in einem Jahr zu beantworten sein wird: Sind wirklich mehr Menschen gestorben als während einer schweren, saisonalen Grippewelle? Das werden wir erst wissen, wenn wir die gesamte Fläche, also das Integral der Kurve kennen. Denn wenn man die früheren saisonalen Wellen betrachtet, dann waren die Höhepunkte sehr viel länger ausgezogen und damit die Anzahl der Menschen, die während einer Welle verstarben, insgesamt grösser. Wenngleich nicht so viele in so kurzer Zeit verstarben. Es ist also nicht sinnvoll, nur auf die Höhe des Peaks zu starren, sondern man muss auch die Gesamtkurve sehen – und die kennen wir erst approximativ. Ich stelle unten einige Kurven vor und an ihnen sieht man: Sie sind steil und fallen rasch ab.
Was daher während dieser Sars-CoV-2-Epidemie passiert ist, dürfte sein, dass die Infektion vor allem die Menschen erfasst hat, die alt und schwach waren oder multimorbid.
Die Altersmittelwerte der Verstorbenen liegen fast überall über dem Altersmittelwert der Normalsterblichkeit bzw. der mittleren Lebenserwartung der Länder. Daher ist folgende Vermutung wahrscheinlich: Während dieser Epidemie starben Menschen, die bald verstorben wären, etwas früher. Das wird man sehen, wenn die Kurve weitergeht. Meine Vermutung ist, dass wir dann in anderen Monaten eine deutliche Untersterblichkeit sehen werden, so dass sich diese Delle nach oben wieder ausgleichen wird. Die Angst vor Covid-19 war sicher nicht komplett unbegründet. Aber das Killervirus, für das alle das Sars-CoV-2 gehalten haben, war es nicht. Das regt zur Überlegung an, was hier eigentlich geschehen ist. Dazu werde ich in weiteren Beiträgen kommen.
Ich habe mir dann die Daten von der ECDC-Webseite heruntergeladen, diese stellt tägliche Werte für Krankheitsfälle und Todesfälle seit Registrierungsbeginn in einer Excel-Tabelle bereit. Weil es eine große Datenmenge ist, habe ich mich auf die Analyse einiger europäischer Länder beschränkt, die sich durch unterschiedlichen Umgang mit der Krise auszeichnen: Deutschland, Österreich, das rasch eine komplette Abriegelung des Landes mit starken Restriktionen verhängt hat, Estland, das sehr bald einen Notstand ausgerufen hat, Frankreich, das ebenfalls bald das öffentliche Leben reduziert hat, Italien, das schon sehr bald Regionen abgeriegelt hat und Schweden, das für seinen laxen Umgang eher kritisiert wurde. Ich habe die Daten wöchentlich kumuliert und auf die Bevölkerung standardisiert, so dass ich in der Tabelle unten die absoluten Fälle sowie die absolute Zahl der Todesfälle, als auch die auf 100.000 Einwohner standardisierte Zahl der Fälle und Todesfälle berichte. In jedem Fall wurden 19 Wochen seit Beginn analysiert.
Deskriptive Kennwerte für verschiedene Länder, absolut und auf 100.000 Einwohner standardisiert
| Deutschland | Österreich | Belgien | Estland | Frankreich | Italien | Schweden | |
| Fälle insgesamt | 163.175 | 15.597 | 49.906 | 1.700 | 131.287 | 210.717 | 22.317 |
| Tote insgesamt | 6.692 | 598 | 7.844 | 55 | 24.895 | 28.884 | 2.679 |
| Fälle standar-disiert | 196,8 | 176,3 | 436,93 | 128,7 | 196 | 348,7 | 219,2 |
| Todesfälle standar-disiert | 8,1 | 6,76 | 68,67 | 4,2 | 37,2 | 47,8 | 26,3 |
| Wochen | 19 | 19 | 19 | 19 | 19 | 19 | 19 |
Man sieht an den Daten: Auch wenn die Unterschiede zwischen der absoluten Anzahl der Fälle riesig ist, so sind die Unterschiede in den standardisierten Fallzahlen zwar immer noch sichtbar, aber weniger dramatisch. Am meisten hat Belgien gelitten. Deutschland liegt gleich auf mit Frankreich, was die Zahl der Fälle angeht und hat etwa gleich viele wie Schweden. Deutschland hat allerdings weniger Todesfälle als die meisten anderen Länder, hier haben nur Österreich und Estland weniger.
Auf jeden Fall ist die erwartete Katastrophe ausgeblieben. Wir sehen nirgendwo, nicht einmal in Großbritannien, wo die Situation besonders drastisch ist, die erwarteten 400.000 Todesfälle und mehr.
„Ja, weil wir rechtzeitig reagiert haben“, sagen jetzt die Vertreter von Exekutive und Public Health. Naja, da bin ich mir nicht so sicher. Denn wenn man sich die Verläufe genau ansieht, dann erkennt man: Die „Maßnahmen“, von Schulschließung bis Lockdown eines Landes, kamen in den meisten Fällen nach oder ganz kurz vor der Infektionsspitze. Das liegt daran, dass die berichteten Daten alle um zwei bis drei Wochen zeitverzögert in die Statistik eingehen. Das habe ich auch an den Daten aus Wuhan gesehen10 und das hat Kuhbandner an den RKI-Daten gezeigt11.
Die Welle ist vorbei!
Das sieht man an den folgenden Grafiken, die den wöchentlichen Verlauf der standardisierten Fall- und Todesfall-Zahlen verschiedener europäischer Länder wiedergeben. Die Daten sind auf die Population standardisiert und in Fälle pro 100.000 Einwohner ausgedrückt, wie oben in der Tabelle. Die Pfeile markieren jeweils die frühesten lokalisierbaren politischen Maßnahmen, die manchmal, wie in Estland, in der kompletten Abriegelung des Landes und Notstandsmaßnahmen bestanden und manchmal eher auf Freiwilligkeit und erst späten Verboten beruhten wie in Schweden.
Wichtig ist dabei folgendes: Da die Falldefinitionen in der Statistik die amtlichen sind, ist in jedem Falle mindestens eine zweiwöchige Verspätung der Berichtsdaten einzukalkulieren. Das heißt, eigentlich müssten die Pfeile mindestens zwei, eher drei Wochen nach vorne bzw. die Daten um diese Zeit nach hinten verlegt werden, um die zeitliche Korrelation von Maßnahme und Effekt abzubilden. Tut man das, dann sieht man z.B. in Österreich: Die Maßnahmen fallen auf die Zeit nach dem Gipfel der Fälle; etwa das Gleiche gilt für Deutschland. Auch der böse Bube Schweden, der nicht das gemacht hat, was alle anderen gemacht haben und dafür von der Mainstream-Presse gescholten wurde, hat allenfalls eine etwas breitere Verteilung, aber deswegen nicht ungebührlich mehr Fälle als beispielsweise Deutschland – und weniger Todesfälle als Italien, Frankreich und Belgien.
In den Abbildungen, die folgen, sind die gleichen Daten als Wochengrafiken dargestellt, blau die auf 100.000 Einwohner standardisierte Anzahl der Fälle, rot die Zahl der Todesfälle.
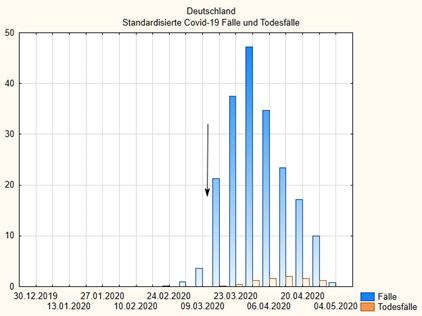

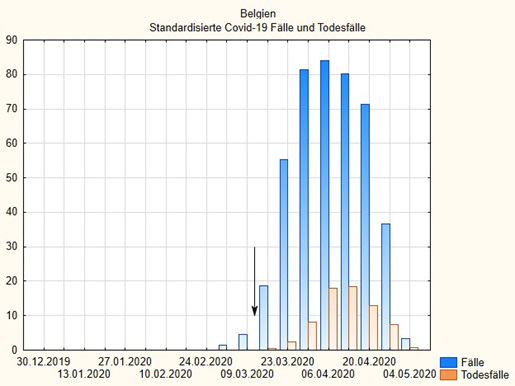

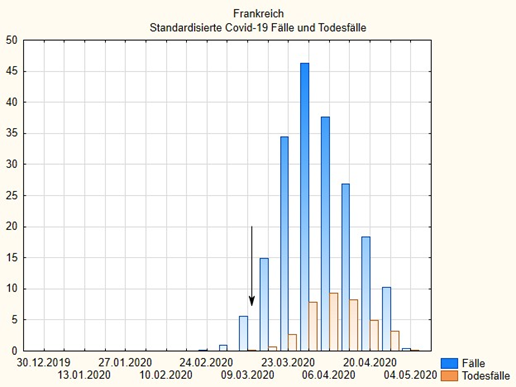



Wenn wir die zusammenfassende letzte Grafik betrachten (diese Daten sind nicht standardisiert und geben die kumulativen Fallzahlen an), dann sehen wir: die Welle ist vorbei. Betrachten wir die vorhergehenden Grafiken dann sehen wir: überall ist der Peak hinter uns. Das kann jeder auf der Webseite des ECDC selber nachvollziehen. Man kann dort ein Land auswählen und sich dann den Verlauf der Fälle über die Zeit ansehen und bei der Zeit Wochen oder Tagesverläufe auswählen und bei den Fällen Krankheits- oder Todesfälle.
Wir sehen vor allem: Die „Maßnahmen“ haben keinen erkennbaren Einfluss auf Verlauf und Höhe der standardisierten Fallzahl. Offenbar spielen wichtige andere Faktoren, die wir noch nicht kennen eine Rolle. Vielleicht die Luftverschmutzung in Norditalien? Vielleicht der allgemeine Gesundheitszustand? Vielleicht der Zustand des Gesundheitssystems? In England etwa ist das NHS desolat; es fehlen Masken, die Mitarbeiter in Krankenhäusern werden nicht systematisch getestet, weil die Einrichtungen Angst haben, dann zusperren zu müssen. Das hat alles weder etwas mit politischen Public-Health Maßnahmen noch mit dem Virus selbst zu tun, sondern spiegelt strukturelle Probleme, die man vermutlich auch in anderen Ländern genau analysieren müsste, um die Dynamik der Erkrankung besser zu verstehen.
Was aus meiner Sicht auf keinen Fall aus den Daten abgeleitet werden kann ist,
- dass die „Maßnahmen“ gewirkt haben
- dass das Tragen von Mundschutz, selbstgebastelt, gehäkelt, gestrickt oder gekauft, immer noch hilfreich ist
- dass wir es mit einem Killervirus zu tun haben
- dass wir noch lange vorsichtig sein und am besten unser Leben ein Jahr lang suspendieren müssen
- dass die Angst, die viele Menschen noch immer haben, gerechtfertigt ist
Daher ist aus meiner Sicht die Reduzierung des öffentlichen Lebens, die Einschränkung der Reisefreiheit und der Wirtschaft zum jetzigen Zeitpunkt keine hygienisch begründbare Maßnahme mehr, sondern ein Angriff auf unsere Freiheitsrechte. Und eine Impfpflicht, ein Immunitätsausweis und wie die verrückten Einfälle alle noch heißen, rechtfertigen sie schon gar nicht. Aber dazu mehr in einem späteren Beitrag.
Quellen
- Dean NE, Halloran ME, Yang Y, Longini IM. Transmissibility and Pathogenicity of Ebola Virus: A Systematic Review and Meta-analysis of Household Secondary Attack Rate and Asymptomatic Infection. Clin Infect Dis. 2016;62(10):1277-1286.
- Rainwater-Lovett K, Chun K, Lessler J. Influenza outbreak control practices and the effectiveness of interventions in long-term care facilities: a systematic review. Influenza Other Respir Viruses. 2014;8(1):74-82.
- Ibrahim BS, Usman R, Mohammed Y, et al. Burden of measles in Nigeria: a five-year review of casebased surveillance data, 2012-2016. Pan Afr Med J. 2019;32(Suppl 1):5-5.
- Gupta SN, Gupta N, Gupta S. Concurrent multiple outbreaks of varicella, rubeola, german measles in unvaccinated children of co-educational mount carmel senior secondary school, thakurdwara palampur of northern himachal, India. J Family Med Prim Care. 2015;4(1):117-123.
- Goh DL-M, Lee BW, Chia KS, et al. Secondary household transmission of SARS, Singapore. Emerg Infect Dis. 2004;10(2):232-234.
- Bi Q, Wu Y, Mei S, et al. Epidemiology and transmission of COVID-19 in 391 cases and 1286 of their close contacts in Shenzhen, China: a retrospective cohort study. The Lancet Infectious Diseases. 2020.
- Cheng H-Y, Jian S-W, Liu D-P, et al. Contact Tracing Assessment of COVID-19 Transmission Dynamics in Taiwan and Risk at Different Exposure Periods Before and After Symptom Onset. JAMA Internal Medicine. 2020.
- Russell TW, Hellewell J, Jarvis CI, et al. Estimating the infection and case fatality ratio for COVID-19 using age-adjusted data from the outbreak on the Diamond Princess cruise ship. Eurosurveillance. 2020;25(12):pii=2000256.
- Bendavid E, Mulaney B, Sood N, et al. COVID-19 Antibody Seroprevalence in Santa Clara County, California. medRxiv. 2020:2020.2004.2014.20062463.
- Walach H, Hockertz S. Wuhan Covid19 Data – More Questions Than Answers. Toxicology. 2020;in print.
- Kuhbandner C. Von der fehlenden wissenschaftlichen Begründung der Corona-Maßnahmen. Scilogs 2020; https://scilogs.spektrum.de/menschen-bilder/von-der-fehlenden-wissenschaftlichen-begruendung-der-corona-massnahmen/. Accessed 27.4., 2020.
