Im letzten Beitrag https://harald-walach.de/2016/12/06/rezepte-gegen-die-angst-lebensstil-und-ernaehrungstherapie-bei-depression-und-angsstoerungen/ habe ich gezeigt, wie der Mythos der biologischen Psychiatrie, dass psychische Störungen reine Gehirnkrankheiten sind, zu bröckeln beginnt. Aber auch andere medizinische Mythen schmelzen dahin. Heute: Der Cholesterin-Mythos Akt 1-3
Nur selten schafft es historische Forschung in den heiligen Gral der besten klinisch-medizinischen Zeitschriften. Die brandneue Arbeit von Kearns und Kollegen [1] http://jamanetwork.com/journals/jamainternalmedicine/article-abstract/2548255 wurde aufgenommen und gleich durch ein flankierendes Editorial extra gewürdigt [2] http://jamanetwork.com/journals/jamainternalmedicine/article-abstract/2548251 .
Vorspiel
Die Arbeit zeigt an historischen Dokumenten aus der University of Illinois und der Harvard School of Public Health, dass die Zuckerindustrie ab 1960 begonnen hat, die Forschung manchmal subtil, manchmal durchaus erkennbar dahingehend zu beeinflussen, dass verstärkt Fett, vor allem gesättigte Fettsäuren, und weniger Zucker als der böse Bube der Ernährungsforschung in den Fokus genommen wurde. Was war geschehen? Anfang der 60er Jahre zeichnete sich ab, dass eine erhöhte Zufuhr von Zucker höchstwahrscheinlich einen wichtigen Anteil an der steigenden Mortalität an Herz-Kreislauf-Erkrankungen hatte. Der britische Epidemiologe John Yudkin hatte diesen Gedanken verbreitet und die Daten sprachen dafür. Auf der anderen Seite standen Verfechter der Lipidhypothese wie Ancel Keys, die dachten, Fette, vor allem gesättigte Fettsäuren aus tierischen Quellen, wie Butter, Schmalz, Käse, Wurst, Fleisch, Eier, seien der Sündenbock. Wie wir heute wissen setzte sich Ancel Keys durch und schrieb bei allen Ernährungsrichtlinien in den USA fleißig mit, und wie wir auch wissen, waren die Daten, aufgrund derer dies geschah dünner als das erste Eis im Dezember [3]. Was wir nicht wissen, ist wie es dazu kam, und das beschreibt dieser Artikel minutiös.
Mitglieder des wissenschaftlichen Beirats der Sugar Research Foundation, also einer Forschungseinrichtung der Zuckerindustrie, entdeckten die Gunst der Stunde und stellten fest, wenn man 20% der Kalorien, die derzeit als Fett verzehrt werden, in Richtung Zucker lenken könnte, könnte man argumentieren, dies geschähe zum gesundheitlichen Wohl der Menschen (und zum finanziellen Wohl der Zuckerindustrie; das stand natürlich nicht im Protokoll), falls, ja falls man ein wissenschaftliches Argument aufbauen könnte, das Fett als mögliche Ursache von koronarer Herzkrankheit wahrscheinlich macht.
Dies geschah, indem man Fredrick Stare von der Harvard School of Public Health ins Scientific Advisory Board der Sugar Research Foundation berief und Mark Hegsted aus dessen Department damit beauftragte, einen Review über die epidemiologischen Daten zu den Ursachen der Herzkreislauferkrankungen und der steigenden Mortalität an koronarer Herzkrankheit (KHK) zu machen. Es war höchste Zeit, denn vorher war eine Serie von Studien in den „Annals of Internal Medicine“ publiziert worden, die erhöhten Zuckerkonsum als die wahrscheinliche Ursache von KHK benannten [4-6] http://annals.org/aim/article/680090/relationship-cardiovascular-disease-hyperglycemia http://annals.org/aim/article/680089/epidemiological-studies-cardiovascular-disease-total-community-tecumseh-michigan http://annals.org/aim/article/680091/dietary-sugar-production-hyperglyceridemia.
Der New York Herald Tribune würdigte diese Einsicht, dass Zucker womöglich eine Hauptursache der KHK ist als wissenschaftlichen Durchbruch mit einem ganzseitigen Artikel.
Es ist interessant nachzulesen auf welch subtile Weise die Harvard-Forscher die Erwartungen ihrer Auftraggeber bedienten. Sie erstellten einen Review, der zwar durchaus beide Seiten diskutierte, aber 1. durch Verschleierung von methodischen Mängeln bei den Studien zu Fett und KHK und 2. durch Betonung solcher Mängel und Weglassen von Daten bei den Studien zu Zucker und KHK den Eindruck erweckten, als sei mittlerweile klar, dass Zuckerkonsum eine geringere Rolle als Risikofaktor für KHK spiele als Fett. Der Review, zweiteilig im New England Journal of Medicine publiziert [7, 8] http://www.nejm.org/doi/full/10.1056/NEJM196707272770405 http://www.nejm.org/doi/full/10.1056/NEJM196708032770505
definierte die Agenda für die nächsten 50 Jahre: Die Forschungsgemeinde setzte mehrheitlich auf Fette als die möglichen Ursachen für KHK, und der Zucker geriet aus dem Blickfeld. Die Vereinigten Staaten führten Low-Fat-Kampagnen und –produkte ein, und andere Länder taten es ihnen gleich.
Wie von der Sugar Research Foundation und ihrem Scientific Advisory Board antizipiert, wurden natürlich die fehlenden Kalorien durch Zucker, oft auch durch High Fructose Corn Syrup (HFCS), eine besonders hinterlistige Form des Zuckers[i], ersetzt. Es gehört nicht sehr viel Phantasie und Sachkenntnis dazu, um den Autoren des offenen Briefes zuzustimmen, die vor kurzem an den Landwirtschafts- und Ernährungsminister der Vereinigten Staaten geschrieben haben und feststellten, dass sich seit der Einführung der neuen Ernährungsrichtlinien, die Cholesterin und Fette verteufeln und auf flüssige pflanzliche Öle mit vielen ungesättigten Fettsäuren und natürlich Zucker setzen, Diabetes verdreifacht hat, und alle Krebserkrankungen sowie die KHK angestiegen sind [9] http://www.nutritionjrnl.com/article/S0899-9007(14)00557-7/abstract.
Diese Auftragsvergabe an Hegsted und Kollegen war eine extrem kluge Investition. Sie kostete die Industrie nur 48.000 USD in heutiger Währung gerechnet, und auch die 5.3 Millionen USD in heutiger Kaufkraft (600.000 USD damals) sind nichts gegen die Wirkung, die damit erzeugt worden ist: Ganz Amerika schwenkte auf Low-Fat um und Zucker geriet über Dekaden aus dem Focus der Forschung.
1. Akt – Retrospektive. Der populärwissenschaftliche Vorstoss: Nina Teicholz‘ „The Big Fat Surprise“ 2014 und kritische Stimmen aus der deutschen Ärzteschaft
Eigentlich wollte ich diesen Blog schon vor einem Jahr schreiben, nachdem ich Nina Teicholz‘ Buch „The Big Fat Surprise“ gelesen hatte [3] https://www.amazon.de/Big-Fat-Surprise-Teicholz-published/dp/B01BRUSAQ2/ref=sr_1_2?s=books&ie=UTF8&qid=1480931812&sr=1-2&keywords=teicholz+nina . Das Buch stammt aus der Feder einer Journalistin, die selber als Gourmet- und Restaurantkritikerin gearbeitet hat und sich dabei kritisch beobachtet hat: Essen aus den guten Restaurants New Yorks, mit viel Fleisch und üppigem Fett und allem, was die amerikanischen Diätvorschriften so alles verbieten machte sie eher schlanker als dicker, während Essen nach den Vorschriften, low-fat, sie rasch wieder dicker machte. Nach dieser persönlichen Initialerfahrung machte sie sich dahinter, las, wie sie selber sagt, 3 Jahre lang fast nichts anderes als die entsprechende Literatur und interviewte die Akteure im Feld. Das Buch ist voller Einsichten, vielleicht manchmal auch einseitigen in andere Richtung, aber auf jeden Fall wichtig und wertvoll.
Teicholz beschreibt zum Beispiel, auf welche Weise und mit welchen Methoden es Ancel Keys gelang, den Diskurs zu dominieren und seine Fetthypothese der koronaren Herzkrankheiten trotz schlechter Daten zur allgemein akzeptierten zu machen, ja sogar zu einem lehrbuchhaften Faktum zu erheben. Die Daten, auf der diese These beruht, die aus der epidemiologischen Untersuchung von Menschen in sieben verschiedenen Ländern kamen [10, 11] http://link.springer.com/article/10.1007/BF00209531 sind denkbar wackelig; die Studie wurde nämlich in 22 Ländern gemacht und Keys wählte nur die Länder aus, die seine Hypothese stützten, den Rest unterschlug er. Die berühmte Aussage, die mediterrane Diät mit wenig Fleisch und wenig gesättigten Fettsäuren etwa geht auf die griechische Kohorte von Ancel Keys zurück.
Was Nina Teicholz ausgräbt ist das kuriose Faktum, dass die griechischen Teilnehmer der Studie ihre Angaben zu Ernährungsgewohnheiten während der orthodoxen Fastenzeit machten und daher als Quasi-Vegetarier in die Studie eingingen, obwohl sie außerhalb dieser Fastenzeit sehr wohl viel Fleisch und die dazugehörigen Fette zu sich nehmen. Dennoch ist die Mortalität an koronarer Herzkrankheit in Griechenland diesen Daten zufolge niedriger. Aber eben nicht, weil die Teilnehmer weniger gesättigte Fettsäuren zu sich genommen hätten.
Meistens vergessen die Leute, die Ernährungsgewohnheiten studieren, die psychologischen Seiten: Die Bewohner der südlichen Regionen Europas, denen man die Erfindung der „mediterranen Diät“ mit viel Gemüse, Fisch, Olivenöl, Salat (und nicht ganz so viel, aber auch nicht unerheblich Fleisch) andichtet, lebten gleichzeitig – mindestens als diese Daten erhoben wurden, ob das heute noch so ist wäre eine andere Frage – ein wesentlich entspannteres, gemütlicheres Leben als der hektische Durchschnittsamerikaner oder Mitteleuropäer. Und wer in Mitteleuropa auf „mediterrane Diät“ macht, indem er zum Griechen oder Italiener essen geht, oder zuhause so kocht, der erinnert sich natürlich an die vielen schönen Stunden im Sonnenuntergang an der Küste Amalfis, Kretas, oder sonstwo im Urlaub. Es ist überhaupt typisch für diese Debatte, dass Biochemie isoliert von der Psychologie diskutiert wird, aber dazu später.
Teicholz also, um es abzukürzen, demontiert in ihrem Buch sehr gründlich die Mythen von den bösen, gesättigten Fettsäuren als den hauptsächlichen Schurken im Drama um die ansteigenden Mortalitätsraten durch koronare Herzkreislauferkrankungen. Die entsprechenden Daten seien oft gekauft, geschönt, gezinkt. Die andere Seite käme nicht ausreichend zu Wort. Die meisten Daten kämen aus teilweise schlecht konzipierten epidemiologischen Untersuchungen oder von Studien mit Ernährungsfragebögen, deren Validität sehr zweifelhaft sei. Und gute randomisierte Interventionsstudien hätten die Thesen nicht erhärten können, dass der Konsum von gesättigten Fettsäuren tierischen Ursprungs, also Butter, Schmalz, Käse, Milch, Fett aus dem Braten und Kochen von Fleisch, Eiern und anderen tierischen Quellen schuld am Anstieg der koronaren Herz-Kreislauferkrankungen und der auf sie zurückgehenden Mortalität sei.
Ob ihr Alternativvorschlag, eine modifizierte Form der Atkins-Diät, mit viel Proteinen und wenig Kohlenhydraten eine gute Idee ist, mögen andere beurteilen. Ich denke nicht, dass das die Lösung des Problems darstellt, sondern vermutlich einfach ein gemäßigter Umgang mit Essen im Allgemeinen und eine Rückkehr zu möglichst naturbelassenen, wenig industriell vorverarbeiteten Produkten mit einem hohen Anteil an komplexen, unaufgeschlossenen Kohlenhydraten und ein bisschen Mäßigung: hier mal ein Abendessen sausen lassen, da mal einen halben Fastentag einlegen oder einen ganzen, und dort mal aufs Dessert verzichten, wenn man eh schon voll ist. Aber das wäre jetzt wieder ein neues Thema für ein andermal.
Jedenfalls markierte Nina Teicholz mit ihrem Buch den ersten Fanfarenstoß einer frontalen Attacke gegen die Mainstream-Meinung, gesättigte Fettsäuren seien schuld am Anstieg der Mortalität durch KHK.
Damit nicht der Eindruck entsteht, hierzulande seien alle dem US-amerikanischen Mainstream gleichgeschaltet, sollte vielleicht fairerweise noch darauf hingewiesen werden, dass es in Deutschland schon immer einen Meinungspluralismus gab, was die Ursachen der Entstehung von KHKs gab. Schon Virchow hatte auf Infektionen als mögliche Ursachen hingewiesen und darauf, dass Fetteinlagerungen in aterosklerotischen Plaques sekundär, und vor allem nicht immer und nicht überall auftreten. Und kürzlich haben prominente Stimmen im deutschen Ärzteblatt dies wieder betont [12] http://www.aerzteblatt.de/archiv/175264 . Wenn Fett, vor allem gesättigte Fettsäuren, die Ursache von KHK wären, so die Autoren, dann müsste man in allen Fällen und vor allem überall im Körper Fettablagerungen in den Gefäßen finden. Das ist aber weder bei allen Patienten noch überall der Fall.
Solche Stimmen gab es also immer [13], sie wurden allerdings gern überhört. Aber vielleicht ist es symptomatisch, dass sie sich ausgerechnet jetzt wieder melden? In der Zwischenzeit hatte man versucht, die sog. „Risiko-„ oder „Behandlungsschwellen“ von Menschen mit vermeintlich „erhöhtem“ Cholesterinspiegel im Blut flächendeckend durch Leitlinien und Studien zu senken, sodass ganze Nationen mit Lipidsenkern einzudecken wären; die Amerikaner sprechen sogar von „High-Cholesterol Disease“. Jetzt wird es erst richtig spannend. Folgen Sie mir in den nächsten Akt:
2. Akt – Die Hypothese von der Gefährlichkeit des Cholesterins wird frontal attackiert und als Artefakt entlarvt
Nun erfolgte eine frontale Breitseite auf die nicht nur in den USA verbreitete Mainstream-Meinung, dass Cholesterin ein wichtiger Risikofaktor bei der Mortalität von koronarer Herzkrankheit und anderen vaskulären Erkrankungen sei, und zwar aus Japan. Die Gruppe um Tom Hamazaki und Harumi Okuyama legte eine Monographie vor, die frei verfügbar ist, in der sie vor allem die japanischen Daten und die japanischen Leitlinien, sowie die Statin-Behandlung kritisch unter die Lupe nehmen [14] http://www.karger.com/DOI/10.1159/000381654 .
Statt vieler Worte eine Abbildung aus einer der größten epidemiologischen Untersuchungen in Japan, der Ibaraki-Studie mit 91.000 Teilnehmern, die 10 Jahre lang untersucht wurden und am Anfang des Untersuchungszeitraums frei von Krankheiten waren. Die Abbildung 1 ist aufschlussreich und nur eine von vielen ähnlichen aus dem Bändchen. Sie untermauert die Hauptthese der Autoren: Cholesterin, gebunden an Lipoproteine (die Art wie es im Blut normalerweise vorkommt und gemessen wird), schützt vor vorzeitigem Tod. Diese und viele andere epidemiologischen Studien, die nicht nur auf koronare Herzkrankheit abheben zeigen: die Gesamtmortalität sinkt in der Bevölkerung, je höher der Cholesterinspiegel ist. Nur in manchen Studien, abhängig von den Referenzwerten und der Klassifikation, zeigt sich auch eine U-förmige Kurve, bei der dann in den sehr hohen Cholesterinbereichen die Mortalität wieder zunimmt, aber dazu kommen wir gleich.
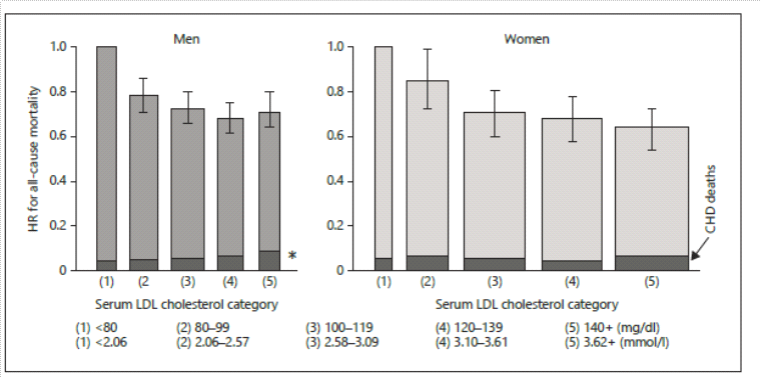 Abbildung 1 (aus [14], S. 4): Beziehung zwischen dem Serum-Spiegel von Low-Density-Lipoprotein Cholesterin und der Gesamt-Mortalität (all-cause mortality: alle Todesursachen, gesamte Balken) bzw. der Mortalität an koronarer Herzkrankheit (dunkle Teilbalken), für Männer und Frauen getrennt. Die Daten stammen aus der Ibaraki-Präfekturstudie, in der 30.802 Männer und 60.417 Frauen im Durchschnitt 10 Jahre lang beobachtet wurden. Die Breite der Balken repräsentiert die Menge der Studienteilnehmer in einer Gruppe proportional zu den anderen; die Fehlerbalken sind 95%-Konfidenzintervalle. Der Cholesterinspiegel ist hier in 5 Kategorien angegeben, jeweils oben in mg/dl gemessen und unten in mmol/l. Mit freundlicher Genehmigung des Karger-Verlages, Basel http://www.karger.com/DOI/10.1159/000381654.%5B/caption%5D
Abbildung 1 (aus [14], S. 4): Beziehung zwischen dem Serum-Spiegel von Low-Density-Lipoprotein Cholesterin und der Gesamt-Mortalität (all-cause mortality: alle Todesursachen, gesamte Balken) bzw. der Mortalität an koronarer Herzkrankheit (dunkle Teilbalken), für Männer und Frauen getrennt. Die Daten stammen aus der Ibaraki-Präfekturstudie, in der 30.802 Männer und 60.417 Frauen im Durchschnitt 10 Jahre lang beobachtet wurden. Die Breite der Balken repräsentiert die Menge der Studienteilnehmer in einer Gruppe proportional zu den anderen; die Fehlerbalken sind 95%-Konfidenzintervalle. Der Cholesterinspiegel ist hier in 5 Kategorien angegeben, jeweils oben in mg/dl gemessen und unten in mmol/l. Mit freundlicher Genehmigung des Karger-Verlages, Basel http://www.karger.com/DOI/10.1159/000381654.%5B/caption%5D
Auf der y-Achse der Abbildung 1 ist die Hazard-Ratio abgetragen, also das Risiko eines vorzeitigen Todes, bezogen auf die Referenzgruppe, die hier mit „1“ markiert ist und als die Gruppe mit dem niedrigsten LDL-Wert (LDL: „low density lipoprotein“ – eine Untergruppe der Cholesterinfraktionen im Blut) definiert wurde. Gemessen an dieser Gruppe, das sieht man an den Balken der 95%-igen Konfidenzintervalle[ii], ist jeder höhere Cholesterinwert signifikant protektiv; etwa um 20% bis 30% ist die Mortalität niedriger in den Gruppen mit dem höheren Cholesterinwert.
(Die Hazard-Ratio interpretiert man folgendermaßen: Der Referenzwert von 1 markiert 100%iges oder „normales“ Risiko. Steigt der Wert über 1 ist das Risiko höher. Ein Wert von 2 würde also ein doppelt so hohes Risiko bezeichnen, ein Wert von 1.5 ein um 50% höheres Risiko. Ein Wert von HR = 0.7 bezeichnet ein um 30% niedrigeres Risiko.)
Man sieht an der Abbildung 1 sehr deutlich: je höher die Cholesterin-Werte, desto niedriger die Mortalität (das gilt nicht nur für das LDL-Cholesterin, wie hier, sondern auch für das Gesamtcholesterin, das in anderen Abbildungen und Studien innerhalb des Bändchens diskutiert wird). Man sieht auch, der kleine Anstieg in der Kategorie der höchsten LDL-Gruppe bei den Männern ist verursacht durch einen leichten Risiko-Anstieg an koronarer Mortalität aufgrund von KHK. Der Anstieg ist nicht groß, aber sichtbar. Trotz dieses Anstieges ist hohes Cholesterin gesehen auf die Gesamtmortalität protektiv. Woher kommt dieser protektive Effekt und der gegenläufige Effekt der höheren KHK-Mortalität bei Männern?
Low Density-Lipoproteine (LDL) haben nicht nur eine Transportfunktion für Cholesterin, mit dem dieses zu den Zellen transportiert wird, sondern auch eine immunologische Funktion. Sie heften sich an die Außenwände von Bakterien und Viren und unterstützen so die Abwehr. Daher ist hohes Cholesterin gerade bei alten Menschen protektiv, wie eine neuere Analyse der Arbeitsgruppe gerade gezeigt hat [15] http://bmjopen.bmj.com/content/6/6/e010401 . Denn es wirkt der Infektionsgefahr entgegen bzw. unterstützt den Organismus beim Überwinden einer Infektion. Bei hohem Cholesterin ist auch die Krebsmortalität deutlich erniedrigt. Denn auch hier hilft das Cholesterin gerade in den Anfangsphasen einer Krebserkrankung bei diesem Prozess mit, wenn das Immunsystem noch eine Chance hat den Krebs zu erkennen und zu eliminieren.
Daher scheinen evolutionsbiologisch solche Menschen bessere Überlebenschancen gehabt zu haben und konnten sich fortpflanzen, die eben gute Abwehr gegen Infektionen haben, was ja noch vor etwa 100 Jahren, neben gewaltsamem Tod, eine der Hauptursachen für frühzeitigen Tod war. Deswegen gibt es auch relativ viele Menschen mit familiärer Hypercholesterinämie, also erhöhtem Cholesterin im Blut, das sich familiär vererbt. Solche Menschen hatten früher bei hohem Infektionsdruck bessere Überlebenschancen und hätten das auch in Zukunft. Allerdings ist eine solche familiäre Hypercholesterinämie (FHC) auch noch mit vielen anderen Faktoren vergesellschaftet, etwa anderen Gerinnungsfaktoren im Blut, die nun wieder ein höheres Risiko für den Tod durch koronare Herzkrankheit darstellen. Und weil sich solche Menschen mit FHC in den Gruppen mit den höchsten Cholesterinwerten häufen, daher treten hier auch vermehrt Herzinfarkte auf – nicht wegen des hohen Cholesterins an sich.
Die Autoren schätzen, dass je nach Studie mehr als 30% Patienten mit FHC in den Gruppen mit hohen Cholesterinwerten zu finden wären. Mit anderen Worten: Das hohe Cholesterin ist bei diesen Patienten nur ein Marker für eine ganz andere Risikolage und nicht die eigentliche Ursache für die erhöhte Mortalität durch KHK. Folgt man den Autoren durch ihre Reise durch die epidemiologische Literatur Japans, dann sieht man sehr rasch, wie stark die Darstellungen der offiziellen Fachgesellschaften dadurch geprägt wurden, dass manche Studien, die nicht ins offizielle Bild passten, ignoriert wurden. Daten wurden nur teilweise berichtet, Referenzgruppen wurden bewusst so gewählt, dass der eigentliche Zusammenhang verschleiert wurde und am Ende der Eindruck entstehen konnte, hohes Cholesterin sei in der Tat ein Risiko.
Nach der Lektüre sieht man: Hohes Cholesterin, vor allem wenn es sehr hoch ist, ist ein Marker für andere Risikofaktoren, eben FHC-assoziierte, die man teilweise auch noch gar nicht kennt. Cholesterin als solches ist protektiv. Daher ist auch die Verteufelung von gesättigten Fettsäuren aus tierischen Quellen, wie Milch, Butter, Eier, Fleisch sehr mit Vorsicht zu genießen. Dass Verzicht auf Fleisch oder Mäßigung des Fleischkonsums aus anderen Gründen sinnvoll sein kann, oder manche Menschen Milch schlecht vertragen, weil sie gegen die entsprechenden Eiweiße allergisch sind, steht auf einem anderen Blatt; das habe ich kürzlich anlässlich der Besprechung von Kelly Brogans Buch diskutiert https://harald-walach.de/2016/12/06/rezepte-gegen-die-angst-lebensstil-und-ernaehrungstherapie-bei-depression-und-angsstoerungen/ .
Wie kommt es dann zu dieser kollektiven Blindheit? Hamazaki und Kollegen weisen darauf hin, dass alle Mitglieder der entsprechenden Leitlinienpanels ausnahmslos deutliche Interessenskonflikte aufweisen. Sie erhalten nicht unerhebliche Forschungsgelder von der Industrie, die Lipidsenker herstellt, ihre Karrieren bauen darauf auf, dass sie dieses Thema voranbringen oder vorangebracht haben. Das erzeugt kollektive Wahrnehmungsverweigerung. Dies muss nicht absichtsvoll und bewusst sein. Wie die Sozialpsychologie spätestens seit den berühmten Experimenten von Asch und anderen gezeigt hat, prägt die soziale Meinung der Gruppe, der wir angehören, auch unsere Wahrnehmung. Wir sehen, was wir sehen sollen und dürfen – und was wir zu sehen erwarten.
3. Akt – Die Lipidsenker verschwinden in der Versenkung?
Die Cholesterinhypothese der koronaren Mortalität, die besagt, dass hohes Cholesterin ein wichtiger ursächlicher Faktor bei der Entstehung von Arterosklerose sei, weil sich Fettpartikel in Gefäßwandläsionen einlagern und damit zu Verstopfung der feinen Arteriolen führen, hat praktischerweise gleich ein Lösungsmittel im Gepäck: die Lipidsenker, Statine oder Cholesterin-Esterasehemmer. An diesen wurde schon seit langem geforscht. Die ersten Generationen schafften es wegen ihrer Toxizität nicht über die Tiermodelle hinaus. Die neuen wurden zugelassen, und mittlerweile gibt es eine ganze Heerschar solcher Präparate, die fast alle auf „-statin“ oder „-ixor“ enden. Der weltweite Markt dieser Arzneimittel wird auf etwas über 12 Milliarden http://www.cardiovascularbusiness.com/topics/healthcare-economics/slides-generics-push-statin-revenues-down-7b bzw. auf 19 Milliarden USD im Jahr 2014 geschätzt [16] http://www.nejm.org/doi/full/10.1056/NEJMp1113112#t=article . Er sinkt zwar deutlich seit seiner Spitze vor etwa 10 Jahren, ist aber immer noch einer der wichtigsten Märkte.
Interessanterweise ist bei diesen Lipidsenkern schon lange klar: Sie tun, was drauf steht, nämlich Fette im Blut senken. Aber: ob das zu einer Verringerung der Mortalität führt? Der klinische Nutzen wurde immer wieder bezweifelt, weil die absoluten Effekte klein, die Kosten groß und die Nebenwirkungen deutlich sind [17]. Eine Meta-Analyse aus dem Jahr 2010 kommt denn auch zu einem negativen Ergebnis was die Effekte von Statinen zur Primärprävention von Mortalität bei Menschen ohne vorherige KHK angeht [18]. Diese unsichere Lage schien nun eine autoritative Meta-Analyse im Jahr 2012 beendet zu haben [19] http://www.thelancet.com/journals/lancet/article/PIIS0140-6736(12)60367-5/abstract : Ein großer Zusammenschluss aller Autoren der bis dahin durchgeführten Studien und Spezialisten führten alle individuellen Studiendaten der großen 27 Lipidsenker-Präventionsstudien zusammen, Daten von mehr als 174.000 Patienten. Sie belegten, dass die Behandlung mit Lipidsenkern je nach Ausgangslage im Durchschnitt eine etwa 20 bis 30%ige, signifikante Risikoreduktion brachte, ein „koronares Ereignis“ – also Herzinfarkt, Tod, Revaskularisierungsoperation – zu erleiden. Das gilt für Männer und Frauen gleichermaßen [20] http://www.thelancet.com/journals/lancet/article/PIIS0140-6736(14)61368-4/abstract . Roma locuta, causa finita – das Schlußwort ist gesprochen, so scheint es. Warum muß dann noch ein Deckel in Form eines beschwörenden Reviews oben drauf gesetzt werden [21] http://www.thelancet.com/journals/lancet/article/PIIS0140-6736(16)31357-5/abstract , fragt man sich?
Die Antwort auf diese Frage könnte auch in der Monographie von Hamazaki und Kollegen stecken, genauer gesagt in jener Abbildung, die ich als Abbildung 2 aus diesem Buch entnommen habe [14]. Sie zeigt die Effekte von Lipidsenkern auf ein “koronares Ereignis“ in verschiedenen Lipidsenker-Studien. Dieser „kombinierte Endpunkt“ wird in solchen Studien gerne verwendet. Er sammelt wie gesagt alle klinisch relevanten Ereignisse: Tod durch Herzinfarkt, Herzinfarkt ohne Todesfolge, Einweisung in eine Intensivstation, Revaskularisierungs-Operation. Sie werden zusammengezählt und die Prozentzahl solcher Ereignisse in der Statingruppe mit der Placebo-Kontrollgruppe verglichen.
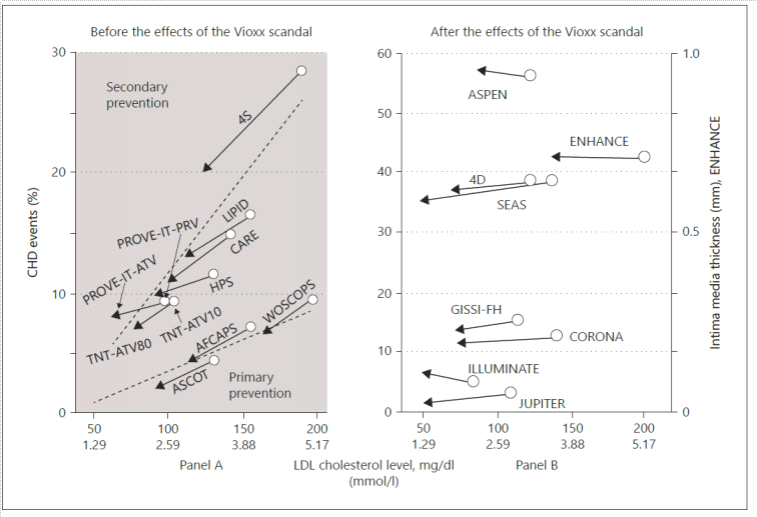 Abbildung 2 (aus [14], S. 101): Ergebnisse klinischer Präventionsstudien mit Statinen; die Zielgrößen waren i.d.R. „combined cardiovascular event“, also eine Variable, bei der Herzinfarkt, tödlicher und nichttödlicher, Krankenhauseinweisung und Revaskularisierungs-OP zusammengerechnet werden. Die weißen Kreise geben die Prozentzahl solcher Ereignisse in der Placebo-Kontrollgruppe an, die Pfeilspitzen die Zahl in den Statingruppen; die Steigung gibt Auskunft über die Stärke des Unterschieds. Unten primäre, oben sekundäre Präventionsstudien. Die Studien sind aufgeteilt in die Studien vor 2004, als eine neue EU-Regelung in Kraft trat, und diejenigen danach. Weitere Erläuterung im Text. Mit freundlicher Genehmigung des Karger-Verlages, Basel http://www.karger.com/DOI/10.1159/000381654.%5B/caption%5D
Abbildung 2 (aus [14], S. 101): Ergebnisse klinischer Präventionsstudien mit Statinen; die Zielgrößen waren i.d.R. „combined cardiovascular event“, also eine Variable, bei der Herzinfarkt, tödlicher und nichttödlicher, Krankenhauseinweisung und Revaskularisierungs-OP zusammengerechnet werden. Die weißen Kreise geben die Prozentzahl solcher Ereignisse in der Placebo-Kontrollgruppe an, die Pfeilspitzen die Zahl in den Statingruppen; die Steigung gibt Auskunft über die Stärke des Unterschieds. Unten primäre, oben sekundäre Präventionsstudien. Die Studien sind aufgeteilt in die Studien vor 2004, als eine neue EU-Regelung in Kraft trat, und diejenigen danach. Weitere Erläuterung im Text. Mit freundlicher Genehmigung des Karger-Verlages, Basel http://www.karger.com/DOI/10.1159/000381654.%5B/caption%5D
Manche dieser Studien sind Primärpräventionsstudien: hier werden meistens Patienten mit einem hohen Cholesterinspiegel und möglicherweise noch anderen Risikofaktoren eingeschlossen und nach der Entwicklung dieser Endpunkte nach einer bestimmten Zeit, oft nach 5 Jahren, beurteilt. Andere sind sekundäre oder tertiäre Präventionsstudien an solchen Patienten, die schon einmal einen Herzinfarkt hatten, oder eine Bypass-Operation – und daher ein wesentlich höheres Risiko an einem Herzinfarkt zu versterben. Die weißen Punkte bezeichnen die Anzahl solcher Ereignisse in der Kontrollgruppe. Studien, die weit unten positioniert sind, repräsentieren Primärpräventionsstudien, diejenigen, die höher oben platziert sind, waren Sekundärpräventionsstudien. Die assoziierten Namen bezeichnen das Studienkürzel.
Die Pfeilköpfe geben das Ergebnis aus der zugehörigen Lipidsenkergruppe an, und die Steigung der Pfeile zeigt die Stärke des Unterschieds. Wenn man das linke Teilbild betrachtet sieht man einen klaren Effekt, der durch die gestrichelten Linien für unterschiedliche Subgruppen von Studien gemittelt dargestellt ist: Lipidsenker verhindern kardiovaskuläre Ereignisse, heißt die Botschaft; bei Patienten in der sekundären Prävention mehr als in der primären, aber auch da. Insofern bestätigt dieses Bild das Ergebnis der Cholesterol Treatment Trialists‘ Collaboration Meta-Analyse.
Wenn man das rechte Teilbild betrachtet, ist dieser Effekt verschwunden bis auf eine Studie, die JUPITER Studie. Letztere wurde heftig kritisiert und hinter der höflichen wissenschaftlichen Formulierung der Kritik verbirgt sich der Vorwurf des Betrugs [22] http://jamanetwork.com/journals/jamainternalmedicine/fullarticle/416101 .
Abgesehen von dieser einen Studie sind also alle anderen auf der rechten Seite negativ ausgegangen bzw. zeigen sogar eine Steigerung der Mortalität in der Lipidsenkergruppe. Was ist der Unterschied?
Nun, die Studien auf der linken Seite sind alle vor 2004 publiziert worden, die auf der rechten danach. 2004 trat aufgrund des Vioxx-Skandals eine neue EU-Regulation in Kraft, die auch in anderen Ländern angewandt wurde und die, kurzgesagt, zu einer starken Reglementierung klinischer Studien führte, was unter dem Kürzel „GCP – Good Clinical Practice“ bekannt wurde (http://www.ema.europa.eu/ema/index.jsp?curl=pages/regulation/general/general_content_000072.jsp ).
Der Vioxx-Skandal entstand dadurch, dass die Firma Merck einen neuen Cox2-Inhibitor, eben Vioxx, auf den Markt brachte. Diese Substanz hemmt die Cyclooxigenase2, ein Enzym, das zur Umwandlung von Omega-6-Fettsäuren in Prostaglandine benötigt wird. Prostaglandine sind Botenstoffe, die bei der Entzündungskaskade wichtig sind, aber eben auch bei anderen Prozessen. Die pauschale Hemmung führte zu starken Nebenwirkungen mit vielen Todesfällen, die der Firma bekannt waren, aber verheimlicht worden waren.
Merck zahlte damals 4.85 Milliarden USD als Strafe [23], lt. Gøtzsche „Betriebskosten für das Geschäftsmodell“. Danach wurden die Regulierungen stärker und klinische Studien mussten sich einem externen Monitoring unterziehen. Das bedeutet, dass Agenturen außerhalb der Studienorganisation prüfen, ob die Daten, die im Rahmen der Studie erhoben werden auch stimmen, ob die Patienten, die angegeben werden auch wirklich vorhanden sind und die Prozeduren, die angewandt werden, in Ordnung sind. Nach 2004 wurde es also schwieriger Studien zu schönen. Es gab sicher auch vorher gute Studien und nicht alles, was vorher publiziert wurde ist automatisch falsch. Aber die Aufteilung der Studien in eine Zeit vor und nach GCP ist durchaus sinnvoll.
Diese Aufteilung zeigt nun den interessanten Effekt, dass die frühen Studien einen deutlichen Effekt haben, die späteren eben nicht. Die Autoren interpretieren das so, dass in der linken Bildhälfte viele Studien vorhanden sind, die unter schwächerer Regulierung und von industrienahen Autoren durchgeführt worden sind, also anfälliger für Verzerrung, während auf der rechten Seite Studien unter stärkerer Regulierung und häufiger auch durch öffentliche Gelder geförderte zu finden sind. Mir ist nicht bekannt, dass das bis jetzt jemand förmlich in einer Meta-Analyse überprüft hätte, aber wenn das der Fall ist, wäre die allgemein akzeptierte klinische Wirksamkeit von Statinen sehr in Frage gestellt.
Aber lassen wir einmal – pro bono und in dubio pro reo – die Aussage stehen, Lipidsenker hätten einen klinischen Effekt und würden Mortalität verhindern. Wie kann man das verstehen? Wie muß man sich den Effekt vorstellen? Und wie passt das zu dem bisher Gesagten, dass hohes Cholesterin gar nicht wirklich ursächlich für kardiovaskuläre Mortalität ist?
Quellen und Hinweise
1 Kearns CE, Schmidt LA, Glantz SA: Sugar industry and coronary heart disease research: A historical analysis of internal industry documents. JAMA Internal Medicine 2016;176:1680-1685.
2 Nestle M: Corporate funding of food and nutrition research: science or marketing? JAMA Internal Medicine 2016;176:1685-1686.
3 Teicholz N: The Big Fat Surprise. Why Butter, Meat and Cheese Belong in a Healthy Diet. New York, Simon and Schuster, 2014.
4 Epstein FH, Ostrander LDJ, Johnson BC, Payne MW, Hayner NS, Keller JB, Francis T: Epidemiological studies of cardiovascular disease in a total community—tecumseh, michigan. Annals of Internal Medicine 1965;62:1170-1187.
5 Ostrander LDJ, Francis TJ, Hayner NS, Kjelsberg MO, Epstein FH: The relationship of cardiovascular disease to hyperglycemia. Annals of Internal Medicine 1965;62:1188-1198.
6 Kuo PT, Bassett DR: DIetary sugar in the production of hyperglyceridemia. Annals of Internal Medicine 1965;62:1199-1212.
7 McGandy RB, Hegsted DM, Stare FJ: Dietary fats, carbohydrates and atherosclerotic vascular disease. New England Journal of Medicine 1967;277:186-192.
8 McGandy RB, Hegsted DM, Stare FJ: Dietary fats, carbohydrates and atherosclerotic vascular disease. New England Journal of Medicine 1967;277:245-247.
9 Hite AH, Schoenfeld P: Open Letter to the Secretaries of the U.S. Departments of Agriculture and Health and Human Services on the Creation of the 2015 Dietary Guidelines for Americans. Nutrition 2015;31:776-779.
10 Blackburn H, Parlin RW, Keys A: Epidemiological studies related to coronary heart disease: characteristics of men aged 40-59 in seven countries. Section G. The interrelations of electrocardiographic findings and physical characteristics of middle-aged men. Acta Medica Scandinavica 1967;180:1-392.
11 Menotti A, Keys A, Kromhout D, Blackburn H, Aravanis C, Bloemberg B, Buzina R, Dontas A, Fidanza F, Giampaoli S, Karvonen M, Lanti M, Mohacek I, Nedeljkovic S, Nissinen A, Pekkanen J, Punsar S, Seccareccia F, Toshima H: Inter-cohort differences in coronary heart disease mortality in the 25-year follow-up of the seven countries study. European Journal of Epidemiology 1993;9:527-536.
12 Haverich A, Kreipe HH: Warum wir die KHK nicht verstehen. Deutsches Aerzteblatt 2016;113:A426-A432.
13 Hartenbach W: Die Cholesterin-Lüge. Das Märchen vom bösen Cholesterin. München, Herbig, 2002.
14 Hamazaki K, Okuyama H, Ogushi Y, Hama R: Towards a Paradigm Shift in Cholesterol Treatment. A Re-examination of the Cholesterol Issue in Japan. Annals of Nutrition and Metabolism 2015;66(suppl 4):1-116.
15 Ravnskov U, Diamond DM, Hama R, Hamazaki T, Hammarskjöld B, Hynes N, Kendrick M, Langsjoen PH, Malhotra A, Mascitelli L, McCully KS, Ogushi Y, Okuyama H, Rosch PJ, Schersten T, Sultan S, Sundberg R: Lack of an association or an inverse association between low-density-lipoprotein cholesterol and mortality in the elderly: a systematic review. BMJ Open 2016;6
16 Jackevicius CA, Chou MM, Ross JS, Shah ND, Krumholz HM: Generic atorvastatin and health care costs. The New England Journal of Medicine 2012;366:201-204.
17 Penston J: Fiction and Fantasy in Medical Research: The Large-Scale Randomised Trial. London, The London Press, 2003.
18 Ray KK, Seshasai SRK, Erqou S, Sever P, Jukema Jw, Ford I, Sattar N: Statins and all-cause mortality in high risk primary prevention. Archives of Internal Medicine 2010;170:1024-1031.
19 Cholesterol Treatment Trialists‘ (CTT) Collaborators: The effects of lowering LDL cholesterol with statin therapy in people at low risk of vascular disease: meta-analysis of individual data from 27 randomised trials. The Lancet 2012;380:581-590.
20 Cholesterol Treatment Trialists‘ (CTT) Collaboration: Efficacy and safety of LDL-lowering therapy among men and women: meta-analysis of individual data from 174.000 participants in 27 randomised trials. The Lancet 2015;385:1397-1405.
21 Collins R, Reith C, Emberson J, Armitage J, Baigent C, Blackwell L, Blumenthal R, Danesh J, Smith GD, DeMets D, Evans S, Law M, MacMahon S, Martin S, Neal B, Poulter N, Preiss D, Ridker P, Roberts I, Rodgers A, Sandercock P, Schulz K, Sever P, Simes J, Smeeth L, Wald N, Yusuf S, Peto R: Interpretation of the evidence for the efficacy and safety of statin therapy. The Lancet 2016
22 de Lorgeril M, Salen P, Abramson J, Dodin S, Hamazaki T, Kostucki W, Okuyama H, Pavy B, Rabaeus M: Cholesterol lowering, cardiovascular diseases, and the Rusvastatin-JUPITER controversy: A critical reappraisal. Archives of Internal Medicine 2010;170:1032-1036.
[i] Hinterlistig deshalb, weil vielen Leuten nicht klar ist, was sich hinter den HFCS-Kürzel verbirgt. Er ist in sehr vielen Fertigprodukten, Süssgetränken, Salat- und anderen Soßen, Ketchup, vermeintlich gesunden Müsliriegeln etc. enthalten. Fructose benötigt zwar, anders als Glukose, kein Insulin zur Verstoffwechslung, sondern wird im Darm aufgenommen. Aber zum einen können viele Menschen diese Fructose gar nicht aufnehmen, was dann zu einer Störung der Darmflora führt. Zum andern wird die Fructose in der Leber direkt in Fett umgewandelt und erhöht über andere Wege die Insulinresistenz. https://www.zentrum-der-gesundheit.de/fruchtzucker.html
[ii] Konfidenzintervalle markieren Fehlerbereiche der Schätzung. Innerhalb der 95%igen Konfidenzintervalle liegen mit 95%iger Wahrscheinlichkeit die wahren Werte, die man aufgrund der Stichprobenziehung erwarten kann. Daher kann man die Enden der Fehlerbalken, sofern es Konfidenzintervalle sind (man muss genau hinsehen; in anderen Publikationen sind oft auch Standardfehler oder Standardabweichungen angegeben), auch dazu verwenden, einen raschen optischen Signifikanztest durchzuführen: Wenn die Fehlerbalken außerhalb eines Referenzwertes liegen, sind die Unterschiede signifikant, wie hier. Solche Konfidenzintervalle werden errechnet, indem man den Standardfehler der Schätzung ermittelt; das ist die Standardabweichung geteilt durch die Wurzel der Anzahl an Studienteilnehmern. Und anschließend wird dieser Standardfehler als die Standardabweichung einer Standardnormalverteilung interpretiert und mit 1.96 multipliziert. Denn die Fläche der Kurve einer Standardnormalverteilung, die links und rechts von der Mitte 1.96 Ordinatenpunkte umschließt, bildet 95% der Fläche der Standardnormalverteilung.
